高血壓:為什麼要量血壓,怎麼量才準
以 TSOC/THS 台灣高血壓指引整理居家血壓量測重點,並用 WHO、CDC、AHA 資料說明高血壓常見併發症與何時該就醫。
更新:

高血壓最需要被認真對待的地方,不是它每次都會讓人不舒服,而是它常常沒有感覺。WHO 和 CDC 都提醒,多數高血壓的人平常不一定會頭痛、頭暈或胸悶;量血壓,才是知道自己血壓狀況的關鍵方法。[3][4]
這篇的量測方法,以台灣心臟學會與台灣高血壓學會(TSOC/THS)的 2022 年高血壓治療指引,以及 2020 年居家血壓量測共識為主。你提供的宣導影片《聰明量血壓 保護心健康》很適合當作操作提醒;本文的醫療文字仍回到 TSOC/THS 指引與共識。其他國外資料只用來補充「為什麼要量」和高血壓可能造成的併發症。[1][2][7]
最重要的一句話
高血壓不是「有感覺才危險」;可靠的連續血壓紀錄,才是判斷風險與調整治療的基礎。
單次診間血壓會受到緊張、趕時間、講話、姿勢、袖帶大小、剛喝咖啡或剛運動影響。TSOC/THS 指引特別強調居家血壓監測,因為它比較容易避開診間環境與情緒壓力,也能記錄較長期的血壓變化,和高血壓造成的器官傷害與心血管事件更相關。[1]
為什麼要量血壓
第一,因為高血壓常常沒有警訊。CDC 說,高血壓通常沒有警告症狀,很多人不知道自己有高血壓;WHO 也說,知道血壓是否偏高的方法,就是把血壓量出來。[3][4]
第二,因為「在診間高」和「在家也高」意義不一樣。有些人到診間會緊張,形成白袍高血壓;也有人診間看起來還好,在家或日常生活中卻偏高,也就是隱性高血壓。TSOC/THS 的居家血壓共識指出,居家血壓可以幫忙確認診間血壓、辨識高血壓型態、協助治療調整,並改善血壓控制。[2]
第三,因為治療不是看一筆數字。醫師需要知道你平常早上、晚上、吃藥前後、生活作息中的趨勢,才比較能判斷是否需要調整藥物、是否控制穩定,或是否有低血壓與用藥時間的問題。[1][2]
高血壓會傷到哪裡
高血壓長期沒有控制時,血管壁承受的壓力會一直偏高,身體常常是慢慢受傷,而不是突然有感覺。AHA 把未偵測、未控制的高血壓可能造成的問題列得很清楚:心肌梗塞、中風、心臟衰竭、腎臟病或腎衰竭、視力受損、性功能障礙、心臟病和動脈粥樣硬化。[5]
用器官來記會比較好懂:
- 心臟:血壓高會讓心臟長期用力工作,可能造成心絞痛、心肌梗塞、心臟衰竭,或心律不整風險上升。[3][5]
- 腦部:供應腦部的血管可能阻塞或破裂,造成中風;中年時期高血壓也和日後認知功能變差、失智風險較高有關。[4]
- 腎臟:高血壓會傷害腎臟周圍與腎臟內的血管,讓腎臟過濾功能變差,嚴重時可能走向腎衰竭。[3][5]
- 眼睛與全身血管:眼底小血管、周邊動脈與全身動脈都可能受影響,增加視力受損和動脈硬化相關問題。[4][5]
TSOC/THS 建議的完整量測姿勢
居家血壓不是把袖帶套上去、按下按鈕就好。TSOC/THS 指引把量測分成準備、設備與姿勢、實際量測、紀錄與平均幾個步驟;只要其中一個環節沒做好,數字就可能被高估或低估。[1][2]
先選對工具。TSOC/THS 建議使用經過驗證的上臂式電子血壓計,袖帶大小要適合自己的手臂圍;腕式和手指式血壓計因可靠性較不理想,不建議作為一般居家追蹤的主要工具。2022 指引也提醒,血壓計應依建議定期校正,至少每 12 個月一次。[1][2]
1. 量之前:先讓身體回到安靜狀態
量血壓前 30 分鐘,避免咖啡因、運動和抽菸;2020 共識也提醒不要在喝酒、剛吃飽或激烈活動後立刻量。量之前先排空膀胱,選一個安靜、溫度舒適的位置坐下。[1][2]
坐下後先休息至少 5 分鐘。這段時間不要滑手機到很激動、不要講話、不要邊量邊聊天,也不要急著連續按好幾次。血壓本來就會被情緒、活動和姿勢拉動,先安靜下來,數字才比較能代表平常狀態。[1][2]

量前先坐穩休息,準備好血壓計、壓脈帶與紀錄工具。場景不必像診間,只要安靜、穩定、能正確支撐身體和手臂。
2. 坐姿:背靠好,腳放平,手臂有支撐
TSOC/THS 建議坐在有椅背的椅子上,背部靠好,雙腳平放地面,不要翹腳,也不要讓腳懸空。身體坐穩後,把要量測的手臂放在桌面或平面上支撐,不要自己懸空出力。[1][2]
手臂高度很重要。袖帶中間的位置應該大約在右心房高度,也就是接近胸骨中點、心臟高度。如果桌子太低,手臂垂著量,數字可能不準;如果桌子太高,肩膀聳起來,身體也會用力。可以用枕頭或折好的毛巾把前臂墊到舒服的位置。[1][2]
3. 袖帶:裸臂、上臂、位置對準肱動脈
袖帶要包在裸露的上臂,不要隔著衣服量。也不要把袖子硬捲到上臂,因為捲起來的衣服可能勒住手臂,形成類似止血帶的效果。[1]
袖帶大小要照血壓計廠商說明選擇,不能太小也不能太大。TSOC/THS 指引提到,袖帶氣囊寬度和長度至少應分別涵蓋上臂圍的 40% 和 80%;2020 共識也提醒,氣囊長度最好能覆蓋手臂圍的 80%-100%。[1][2]
放置袖帶時,袖帶中心要對準上臂的肱動脈,袖帶下緣約在手肘皺摺上方 2.5 公分,也就是大約兩指寬的位置。管線自然垂放即可,不需要拉緊。[1]
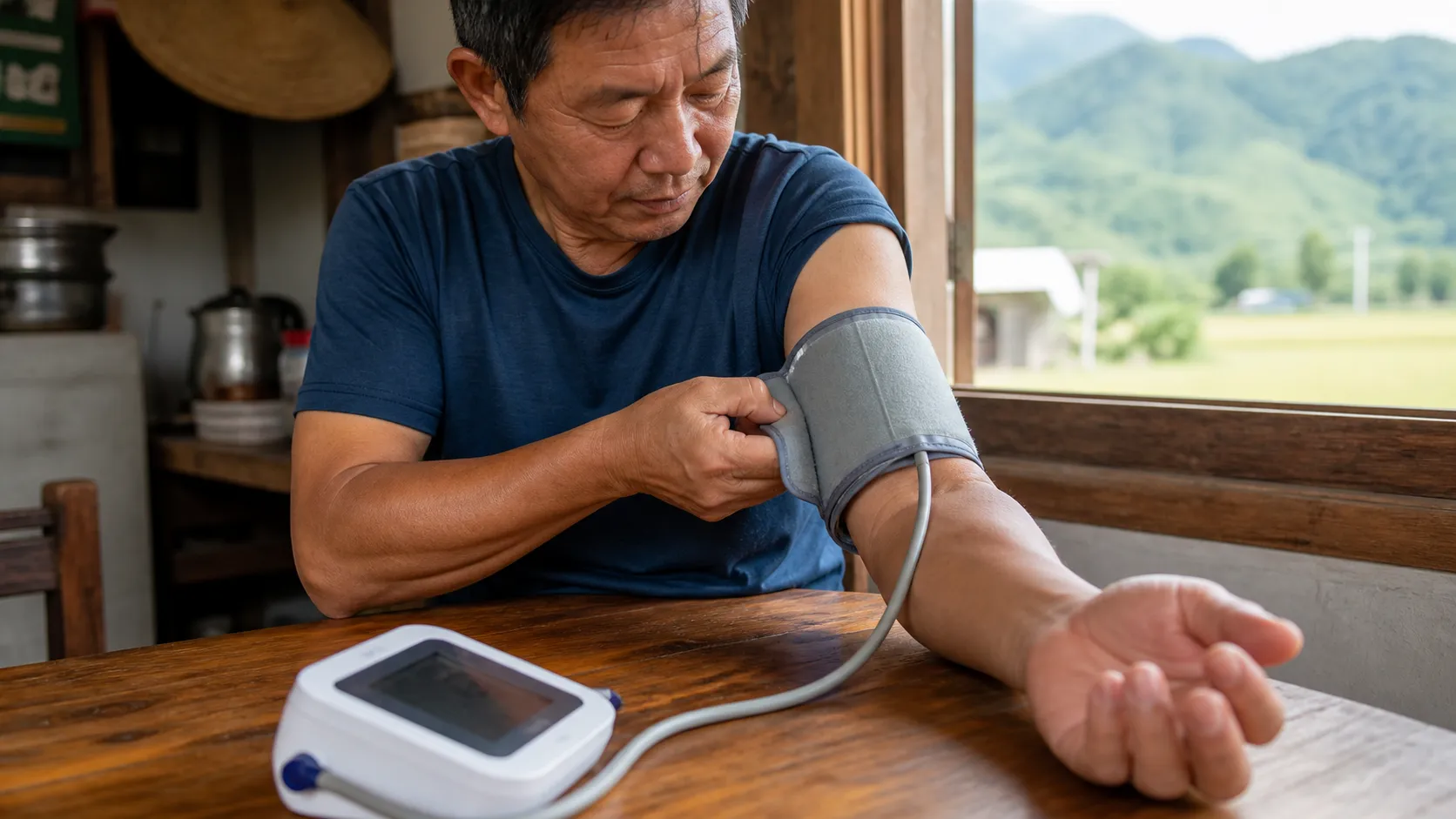
壓脈帶要直接包在裸露上臂,位置不要太靠近手肘,也不要隔著衣服或被袖子勒住。
4. 量的時候:不要說話、不要動,每次間隔 1 分鐘
按下開始後,保持安靜,不說話、不移動、不握拳、不看會讓自己緊張的內容。每個時段至少量 2 次,兩次之間間隔 1 分鐘;如果有心房顫動,TSOC/THS 指引建議每個時段至少量 3 次,並使用適合心房顫動族群的驗證設備。[1][2]

量測中不要說話或移動;手臂要放鬆、有支撐,壓脈帶高度接近心臟。
第一次建立紀錄時,可以左右上臂都量。TSOC/THS 指引提到,若兩手臂收縮壓差距小於 15 mmHg,後續可用數值較高的那一側追蹤;若差距很明顯,請帶紀錄回診討論。[1]
5. 記錄:收縮壓、舒張壓、心跳都留下來
每次量完,請記錄收縮壓、舒張壓和心跳,也把日期、早上或晚上、是否吃藥、是否剛運動或身體不舒服一起記下來。若血壓計能自動儲存或傳輸資料很好,但回診時仍建議整理成醫師容易看的表格。[1][2]

量後把每一筆都留下來,不要只挑最低或最高的數字。回診時,趨勢比單筆數字更有幫助。
記住 722 原則
TSOC/THS 的居家血壓核心是「722」:
- 7:連續量 7 天;若真的做不到,至少 4 天。[1][2]
- 2:每天量 2 個時段,早上和晚上。[1][2]
- 2:每個時段至少量 2 次,每次間隔 1 分鐘。若有心房顫動,TSOC/THS 建議每個時段至少 3 次,並使用適合心房顫動族群的驗證設備。[1]
早上那次,建議在起床後 1 小時內、排尿後、吃早餐與吃藥前量;晚上那次,建議在睡前 1 小時內量。不要只挑最低的一筆或最高的一筆給醫師看,請把每次數字都記下來。TSOC/THS 指引計算平均時,會排除第 1 天的讀數,再看早上與晚上的平均。[1][2]
什麼時候要量一輪
如果血壓狀態還不清楚,或醫師想確認是否真的有高血壓,可以做一輪 722。開始降血壓藥或調整藥物後,TSOC/THS 也建議約 2 週後再做居家血壓監測;控制不佳時可較密集,例如每月一輪,控制穩定時可每 3 個月一輪。穩定很久的人,也可以和醫師討論用每週一次、每次兩筆的方式維持追蹤習慣。[1][2]
2022 台灣指引已把標準化居家血壓放在很重要的位置,並採用 130/80 mmHg 作為高血壓定義與治療目標的重要基準。不過,請不要用單次血壓自行診斷或自行加減藥;門診判斷會一起看平均值、年齡、共病、用藥、副作用、腎功能、心血管風險與症狀。[1]
什麼情況要立刻處理
如果血壓非常高,先不要慌,請坐好休息並重測。AHA 建議,若血壓高於 180/120 mmHg,至少等 1 分鐘再量一次;若第二次仍然很高,且合併胸痛、呼吸困難、背痛、單側麻木或無力、視力改變、說話困難等症狀,應視為緊急狀況,立即就醫或聯絡當地緊急醫療系統。[5]
如果沒有上述急性症狀,但血壓反覆非常高,也不要自己加倍吃藥。請盡快聯絡醫師或回診,把血壓紀錄、最近是否漏藥、是否吃到感冒藥/止痛藥、睡眠與鹽分變化一起帶去討論。[5][6]
帶給醫師的紀錄
最有用的紀錄不是一句「我在家都正常」,而是清楚的表格:日期、早晚、每次收縮壓/舒張壓、心跳、是否吃藥、是否剛運動、是否睡不好或身體不舒服。很多電子血壓計可以自動記錄,但仍建議把資料整理成醫師容易看的格式。[1][2]
高血壓照護其實是一件很日常的事:選對機器,坐好,安靜,照 722 做,帶著平均趨勢回診。這些看起來小小的步驟,會讓血壓數字從「讓人焦慮的一次測量」變成「可以拿來保護心臟、腦部、腎臟和血管的長期工具」。[1][2]
回到 張醫師心羽診間首頁,可以再看其他血壓、血脂與心臟照護文章。
主要來源
- Taiwan Society of Cardiology / Taiwan Hypertension Society. 2022 Guidelines of the Taiwan Society of Cardiology and the Taiwan Hypertension Society for the Management of Hypertension. Acta Cardiol Sin. 2022;38:225-325.
- Taiwan Hypertension Society / Taiwan Society of Cardiology. 2020 Consensus Statement on Home Blood Pressure Monitoring for the Management of Arterial Hypertension. Acta Cardiol Sin. 2020;36:537-561.
- World Health Organization. Hypertension. 2025/09/25.
- Centers for Disease Control and Prevention. About High Blood Pressure. 2026/01/28.
- American Heart Association. Health Threats from High Blood Pressure. Last reviewed 2025/08/14.
- American Heart Association. Top Things to Know: 2025 High Blood Pressure Guideline. Updated 2025/08/14.
- TheHealth99. 聰明量血壓 保護心健康. YouTube video.